Żylaki w ciążyto ektazja naczyń żylnych, która powstała w okresie ciąży i jest z nią związana patogenetycznie. Objawia się ciężkością, parestezjami, bólem kończyn dolnych i zewnętrznych narządów płciowych, obrzękiem, drżeniem mięśni, troficznymi zmianami skórnymi. Rozpoznawane jest na podstawie badania, ultrasonograficznych metod angioscanningu. W okresie ciąży leczenie zwykle ogranicza się do terapii kompresyjnej z korektą snu i odpoczynku, aktywności fizycznej i odżywiania. Być może powołanie flebotoników, fleboprotektorów, antykoagulantów, środków przeciwpłytkowych. Zabiegi chirurgiczne stosuje się najczęściej po porodzie.
Informacje ogólne
Żylaki (żylaki) to jedna z najczęstszych chorób naczyniowych związanych z okresem ciąży. Według badań na patologię żylną cierpi nawet 15-20% osób, z czego 2/3 to kobiety, a 60-80% przypadków ektazji żylnej powstało z powodu ciąży. Choroba jest zwykle diagnozowana po raz pierwszy u młodych pacjentów, z których 75% ma mniej niż 30 lat. W ponad dwóch trzecich przypadków klinika żylaków debiutuje po 20. tygodniu pierwszej ciąży. Znaczenie szybkiego rozpoznania żylaków wiąże się z dużym prawdopodobieństwem niewydolności płodu i łożyska oraz ryzykiem powikłań zakrzepowo-zatorowych zakończonych zgonem w przypadku braku odpowiedniego leczenia.
Powody
Biorąc pod uwagę dane statystyczne dotyczące występowania żylaków w okresie ciąży, większość specjalistów z zakresu położnictwa i ginekologii uważa chorobę za powikłanie ciąży. Czynnikiem predysponującym do ektazji naczyniowej u 91% pacjentów jest uwarunkowana genetycznie niewydolność osłonki żyły środkowej, w której zmniejsza się ilość substancji kolagenowej i zwiększa się zawartość polisacharydów. Rozwój żylaków u kobiet z predyspozycją konstytucyjną w czasie ciąży jest ułatwiony przez:
- Zwiększona objętość krwi krążącej. Wzrost BCC u kobiet w ciąży waha się od 30-50% (w przypadku noszenia 1 dziecka) do 45-70% (w przypadku 2 lub więcej płodów w macicy). Ten mechanizm kompensacyjny pozwala zapewnić odpowiednie ukrwienie dziecka, najważniejszych narządów kobiety oraz układu płodowo-łożyskowego.
- Zmiany hormonalne podczas ciąży. W czasie ciąży jajniki i łożysko intensywnie wydzielają progesteron i relaksinę. Pod wpływem tych hormonów następuje rozluźnienie włókien mięśni gładkich żył i odbudowa strukturalna tkanki łącznej. W rezultacie ściana naczyniowa gorzej radzi sobie ze zwiększonym ciśnieniem dożylnym.
- Ucisk naczyń krwionośnych przez ciężarną macicę. Rosnąca macica uciska żyłę główną dolną i żyły biodrowe. Wypływ krwi z miednicy i kończyn dolnych jest upośledzony, wzrasta ciśnienie wewnątrznaczyniowe, co powoduje rozciąganie ścian żylnych. Wpływ tego czynnika odgrywa kluczową rolę w powstawaniu żylaków po 25 tygodniu ciąży.
- Zmiany w systemie hemostazy. W miarę zbliżania się porodu aktywność fibrynolityczna krwi zmniejsza się, a liczba czynników krzepnięcia wzrasta. Ten mechanizm adaptacyjny ma na celu zmniejszenie objętości fizjologicznej utraty krwi podczas porodu. Zwiększa to prawdopodobieństwo zakrzepicy patologicznie zmienionych żył.
Dodatkowym etiofaktorem przyczyniającym się do wystąpienia żylaków u kobiet w ciąży jest zmniejszenie aktywności fizycznej. Przy niewystarczającej pracy mięśni szkieletowych nasila się zastój krwi w nogach i miednicy. Sytuacja pogarsza się przy nadwadze, w której następuje jeszcze większy wzrost objętości krwi krążącej w łożysku naczyniowym pacjenta.
Patogeneza
Punktem wyjścia w rozwoju żylaków w czasie ciąży jest zaburzenie zdolności kompensacyjnych aparatu zastawkowego sieci żylnej. Ze względu na wzrost BCC i mechaniczną przeszkodę odpływu z kończyn dolnych, gdy główne żyły są uciskane, krew wywiera zwiększony nacisk na ścianę naczynia. Dziedziczna genetycznie niewydolność włókien tkanki łącznej jest wzmocniona przez rozluźnienie mięśni gładkich naczyń krwionośnych pod wpływem progesteronu. W rezultacie światło żyły rozszerza się, zastawki przestają się zamykać, krew odkłada się w układzie naczyniowym kończyn dolnych. W miarę postępu choroby patologiczny proces może rozprzestrzeniać się na naczynia pierścienia sromu, pochwy i miednicy małej.
Klasyfikacja
Głównymi kryteriami usystematyzowania postaci żylaków są anatomiczne występowanie zastoju żylnego oraz stopień ciężkości choroby. Takie podejście pozwala na zróżnicowany dobór schematów leczenia dla różnych wariantów zaburzenia. Ze względu na udział w procesie różnych narządów wyróżnia się żylaki kończyn dolnych, żylaki sromu, żylaki narządów miednicy. W zależności od nasilenia objawów klinicznych rozróżnia się następujące etapy rozszerzenia naczyń żylnych kończyn dolnych:
- Wyrównane żylaki. Nie ma zewnętrznych oznak ektazji naczyniowej, kobieta w ciąży zauważa zmęczenie nóg pod koniec dnia, dyskomfort w mięśniach łydek podczas ćwiczeń oraz energiczny marsz.
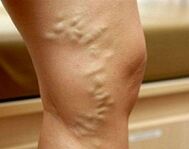
- Subkompensowane żylaki. Na skórze pojawia się wzór naczyniowy („gwiazdki”). Wieczorem nogi puchną, w nocy pojawiają się skurcze, drętwienie, ból. Siniaki i zadrapania goją się dłużej niż zwykle.
- Niewyrównane żylaki. Pacjent stale martwi się bólem nóg, narasta obrzęk. Żyły są wyraźnie powiększone, sękate. Skóra jest przebarwiona. Występują oznaki egzemy i zaburzeń troficznych.
W przypadku żylaków miednicy u kobiet w ciąży choroba również rozwija się etapami. W pierwszym etapie średnica zajętych naczyń w żadnym splocie żylnym miednicy nie przekracza 5, 0 mm. W drugim przypadku macica lub jajniki są zaangażowane w proces, światło naczyń wynosi 6, 0-10, 0 mm. Trzeci charakteryzuje się ektazją żył powyżej 10 mm z całkowitym uszkodzeniem wszystkich splotów żylnych miednicy.
Objawy żylaków
U 80-82% pacjentów choroba debiutuje z uczuciem ciężkości, napięcia, „brzęczenia” w nogach, nasilającym się wieczorem i podczas wysiłku fizycznego. Symptomatologia żylaków wzrasta stopniowo. W miarę postępu choroby w niektórych obszarach mięśni pojawia się ból, który najpierw pojawia się przy długotrwałym staniu, wykonywaniu pracy fizycznej. W najcięższych przypadkach ból staje się stały, a jego nasilenie może być tak wyraźne, że ciężarna doświadcza trudności w samodzielnym poruszaniu się. Do 60% pacjentów zauważa skurcze mięśni łydek, do 40-50% - utrata wrażliwości, drętwienie nóg, do 30% - swędzenie.
Na etapie subkompensacji żylaków pojawiają się zewnętrzne oznaki rozszerzenia żył powierzchownych. Najpierw na skórze powstają obszary naczyń siatkowatych i teleangiektazji („siatkówki” i „gwiazdy”). Następnie wzór żylny staje się wyraźny. Żyły wyglądają na rozszerzone, zagmatwane, ostatecznie sferoidalne. O rozprzestrzenianiu się procesu ektazji na naczynia głębokie świadczy występowanie obrzęku w okolicy stawów skokowych i podudzi. Przy dekompensacji żylaków skóra nóg wygląda na przebarwioną, rozwija się egzema. Jeśli patologia pojawiła się na długo przed ciążą, możliwa jest dystrofia tłuszczu podskórnego, owrzodzenia troficzne.
U 4% pacjentek choroba obejmuje żyły sromu, pochwy i miednicy małej. W przypadku żylaków sromu i pochwy w okolicy narządów płciowych zewnętrznych obserwuje się dyskomfort, rozdęcie, uczucie ciężkości, swędzenie. Po stosunku może wystąpić obrzęk krocza i warg sromowych, krwawienie kontaktowe z pochwy. Zespół przekrwienia miednicy objawia się ciągnącymi lub bolącymi bólami w dolnej części brzucha, które promieniują do dolnej części pleców, kości krzyżowej, pachwiny i zewnętrznych narządów płciowych. Charakterystyczna jest dyspareunia (bolesność podczas stosunku). W ciężkich przypadkach wykrywane są zaburzenia dysuryczne.
Komplikacje
W przypadku braku odpowiedniego leczenia żylaki u kobiet w ciąży mogą być powikłane rozwojem owrzodzeń troficznych, róży, zakrzepowego zapalenia żył, zakrzepicy żył powierzchownych i głębokich, zakrzepowo-zatorowości tętnicy płucnej i innych dużych naczyń w czasie porodu. W 40-45% przypadków niewydolność łożyska występuje z ostrym i przewlekłym niedotlenieniem płodu. U 25% pacjentów obserwuje się nieprawidłowości porodu (osłabienie siły roboczej, brak koordynacji czynności skurczowej mięśniówki macicy). W przypadku żylaków pochwy możliwy jest masywny traumatyczny przebieg okresu poporodowego. Prawie jedna trzecia kobiet rodzących ma wady w oddzieleniu łożyska i wydzielaniu łożyska. Długotrwałe konsekwencje żylaków, które występują podczas ciąży, to hemoroidy, przewlekła niewydolność żylna powodująca kalectwo i ból miednicy.
Diagnostyka
Przy pojawieniu się charakterystycznych objawów skórnych rozpoznanie żylaków w ciąży zwykle nie nastręcza żadnych trudności. Do zadań etapu diagnostycznego należy określenie stopnia zaawansowania i lokalizacji ektazji żylnej, wykluczenie innych przyczyn, które mogą powodować zastój w naczyniach kończyn dolnych. Najbardziej pouczające metody ankiet to:
- Inspekcja krzesła. Badanie ujawnia charakterystyczne zmiany w naczyniach żylnych w okolicy sromu i wewnętrznej stronie ud - ektazję, krętość, guzek. Możliwy jest obrzęk warg sromowych i krocza. W lusterkach błona śluzowa pochwy wygląda na przerośniętą, siniczą. Sklepienia pochwy przy obustronnym badaniu palpacyjnym są wygładzone, często bolesne.
- USDG układu żylnego. W trakcie badania ultrasonograficznego ocenia się kształt i średnicę naczyń krwionośnych, ich długość, położenie anatomiczne oraz stan ściany. Metoda pozwala określić strefy rozgałęzień, konsystencję aparatu zastawkowego, drożność żył, obecność i kierunek refluksu. Można skanować zarówno naczynia kończyn dolnych, jak i żyłę główną dolną (USG IVC).
- Skanowanie dwustronne naczyń nóg. Zaletą metody nieinwazyjnej, łączącej tradycyjne badania ultrasonograficzne i dopplerowskie, jest nie tylko uzyskanie szczegółowych informacji o parametrach przepływu krwi, ale także wizualizacja sieci żylnej. Angioscanning duplex służy do kompleksowej oceny stanu naczyń powierzchownych, perforowanych i głębokich.
Metody radiodiagnostyczne (warikografia, wybiórcza jajnikografia, wstępująca flebografia kończyn, flebografia miednicy, flebografia TK, fleboscyntygrafia itp. ) są stosowane w okresie ciąży w ograniczonym zakresie ze względu na możliwy negatywny wpływ na płód. W trudnych przypadkach, z podejrzeniem żylaków miednicy, laparoskopię diagnostyczną wykonuje się ostrożnie. Diagnostyka różnicowa żylaków nóg jest przeprowadzana z obrzękiem kobiet w ciąży, niewydolnością serca, obrzękiem limfatycznym, ostrą zakrzepicą układu żylnego. Żylaki miednicy małej należy odróżnić od endometriozy narządów płciowych, przewlekłej patologii zapalnej narządów miednicy, mięśniaków macicy podśluzówkowej i podpajęczynówkowej, cyst i innych guzów jajnika. Oprócz obserwacji położnika-ginekologa, pacjentce zaleca się konsultację z flebologiem, kardiologiem i onkologiem.
Leczenie żylaków podczas ciąży
Głównymi celami terapii żylaków u kobiet w ciąży jest zatrzymanie postępu choroby, złagodzenie nasilenia obrazu klinicznego oraz zapobieganie ewentualnym powikłaniom zakrzepowo-zatorowym. Preferowane są metody nielekowe, w razie potrzeby uzupełnione farmakoterapią w bezpiecznych okresach ciąży:
- Terapia kompresyjna. Kobietom z potwierdzoną diagnozą żylaków zaleca się noszenie go codziennie przez cały okres ciąży, stosowanie bandaży elastycznych, specjalnych rajstop uciskowych lub pończoch o 1-2 klasie kompresji podczas porodu i połogu. Zabieg kompresyjny poprzez mechaniczne zmniejszenie średnicy żył powierzchownych przyspiesza przepływ krwi, zmniejsza obrzęki i przekrwienie.
- Ziołowe flebotoniki i phleboprotectors. Efekt stosowania leków z tej grupy wiąże się ze wzrostem napięcia ściany żylnej, spadkiem jej przepuszczalności, poprawą mikrokrążenia, właściwości reologicznych krwi i odpływu limfy. Zaletą większości bioflawonoidów jest to, że można je stosować w okresie ciąży i laktacji. Leki flebotoniczne są przepisywane zarówno w postaci tabletek, jak i zewnętrznie.
- Leki przeciwzakrzepowe i przeciwpłytkowe. W przypadku objawów wskazujących na tendencję do zwiększonej krzepliwości i groźby rozwoju DIC, ostrożnie stosuje się leki o działaniu przeciwzakrzepowym. Aby poprawić reologię krwi i mikrokrążenie naczyniowe, pokazano środki farmaceutyczne, które zapobiegają agregacji płytek krwi i mają działanie angioprotekcyjne.
Kobietom w ciąży z żylakami zaleca się specjalne kompleksy ćwiczeń fizjoterapeutycznych, masaż drenażu limfatycznego, dozowany spacer, codzienny wstępujący prysznic kontrastowy. Korekta diety polega na spożywaniu pokarmów bogatych w błonnik i tłuszcze roślinne. Skleroterapia iniekcyjna, miniflebektomia, crossektomia, endowaskalna koagulacja laserowa i inne chirurgiczne metody leczenia są stosowane w wyjątkowych przypadkach z ciężkimi postaciami choroby, silnym zespołem bólowym i obecnością powikłań. Najczęściej korektę chirurgiczną przeprowadza się pod koniec okresu laktacji.
Taktyka dostarczania
Preferowaną metodą porodu w przypadku żylaków jest poród naturalny, na początku którego na dolne kończyny kobiety rodzącej zakłada się bandaże elastyczne lub odzież uciskową. Pacjenci z żylakami sromu i pochwy wymagają szczególnie starannego utrzymania uporczywego okresu z wykonaniem ochronnej krocza zgodnie ze wskazaniami. W przypadku pęknięcia ektazowanych żył uszkodzone naczynia ostrożnie podwiązuje się, powtarzając zszycie konglomeratu węzłów. Cięcie cesarskie jest zalecane u pacjentek z wysokim ryzykiem powikłań zakrzepowo-zatorowych i ciężkich żylaków sromu.
Prognozy i zapobieganie
Dzięki szybkiemu wykryciu i odpowiedniej terapii rokowanie jest korzystne. W celach profilaktycznych zaleca się wystarczającą ilość snu w nocy i okresowy odpoczynek w ciągu dnia w pozycji na plecach z nogami ułożonymi na twardej powierzchni pod kątem 30 °. Kobiety w ciąży z obciążoną dziedzicznością powinny odmówić noszenia butów z obcasami powyżej 5 cm, ograniczyć czas siedzenia lub stania oraz kontrolować przyrost masy ciała.
Aby zapobiec żylakom, skuteczne są codzienne spacery, ograniczenie spożycia soli, przyjmowanie preparatów witaminowych wzmacniających ściany naczyń krwionośnych. Pacjentki z żylakami planujące ciążę, jeśli jest to wskazane, poddawane są zabiegom chirurgicznym w celu skorygowania choroby.












































